El Insomnio: Una epidemia silenciosa
Artículo basado en el libro: “¿Por qué soñamos? y otras grandes preguntas sobre el dormir y el sueño” de Pablo Barrecheguren.
11 min read


Aproximadamente un 16% de la población mundial adulta sufre de insomnio, pero este dato solo representa el insomnio clínicamente relevante que requiere atención médica. Si atendemos a los que sufren síntomas ocasionales (no trastorno), ese porcentaje asciende al 30-35% de la población mundial. Y es que aunque la ficción haya representado el insomnio como pasar las noches tumbado mirando al techo sin poder dormir, esta no es la única posibilidad. El criterio para el diagnóstico del insomnio hace referencia a padecer repetidamente dificultades para conciliar el sueño, mantenerlo, consolidarlo o tener problemas con la calidad del mismo. Además, estas dificultades deben generar estrés, pérdida de capacidad funcional etc.
En la última década se han revisado las subclases de insomnio para eliminar las categorías de insomnio primario y comorbilidad (o secundario). La comorbilidad es un término que se usa cuando la aparición de un problema de salud provoca que aparezca otro. Sin embargo, en este caso, no resulta de mucha ayuda clasificar el insomnio en función de si aparece directamente o como consecuencia de otra enfermedad. De hecho, esta forma de clasificación no ayuda en el diagnóstico o el tratamiento y contribuye a restarle importancia a aquel insomnio que aparece como consecuencia de otro problema de salud. Por ello, en la actualidad, la clasificación del insomnio se centra en cuánto tiempo lleva el paciente sufriendo esta situación: insomnio a corto plazo, crónico y otros. Mientras que la categoría “otros” es un cajón de sastre para los casos excepcionales, la gran mayoría de pacientes sufre un insomnio a corto plazo si las dificultades para dormir llevan durando menos de 3 meses, e insomnio crónico si la duración es superior a 3 meses y los problemas se producen mínimo 3 veces por semana. Aunque existen multitud de factores que desencadenan la aparición del insomnio, uno de los más comunes suelen ser los eventos de carácter personal que disparan la aparición del insomnio a corto plazo y luego puede que se cronifique. No obstante, la lista de factores que contribuye a su aparición es enorme: desde factores/eventos sociales (desempleo, deudas, divorcio, discriminación, experiencias traumáticas…) hasta factores médicos (ansiedad, depresión, estrés postraumático, abuso de sustancias, dolor, disnea, [dificultades respiratorias], nocturia [despertarse varias veces para orinar], traumatismo cerebral…).
En EE.UU. el 30-40% de la población adulta padece algunos síntomas del insomnio a lo largo del año, lo que se traduce en que el 10-15% de la población general padece insomnio, aunque podría ser una cifra muy conservadora y que el porcentaje real ronde el 15-30%. Aunque sea complejo proporcionar datos para cada subtipo de insomnio, se estima que cerca del 10% de la población adulta padece insomnio a corto plazo y 1 de cada 5 casos acaba derivando en insomnio crónico. También cabe destacar que existen colectivos en los que el insomnio muestra una mayor prevalencia, como es el caso de militares, veteranos de guerra, alcohólicos, afectados por la depresión o la ansiedad, mujeres durante la menopausia y la población anciana. Por no hablar del gasto médico que estos padecimientos llevan asociados, y es que solo en EE.UU. se estima que la factura anual de los gastos directos e indirectos del insomnio asciende a 100.000 millones de dólares. Teniendo en cuenta todo esto, resulta muy curioso que 1 de cada 12 lectores de este artículo muestra un problema que le dificulta dormir y que es muy desconocido, estoy hablando del síndrome de las piernas inquietas. El síndrome de las piernas inquietas es uno de esos casos que sacan las vergüenzas de la comunidad médica, ya que, a pesar de haberse descrito por primera vez hace 4 siglos y afecta a un porcentaje muy considerable de la población, es muy poco conocido en comparación con su impacto. “Así que se produce una gran inquietud y sacudida en sus miembros tales que los afectados ya no son capaces de dormir, como si se encontraran en un lugar de las mayores torturas”, con estas palabras sir Thomas Willis describió en 1672 por primera vez el sufrimiento de los afectados por lo que ahora se conoce como la enfermedad de Willis-Ekbom o el síndrome de las piernas inquietas (SPI), cuyos pacientes experimentan una necesidad urgente e incontrolable de moverse (principalmente las piernas). Además, esta necesidad de moverse se ve agravada en periodos de descanso, inactividad o por la tarde-noche, lo que provoca una estrecha relación con el insomnio. Por suerte, esta desagradable sensación puede desaparecer o aliviarse si el paciente se mueve, camina y estira las piernas. El SPI puede aparecer como consecuencia de situaciones muy diversas que van desde el embarazo hasta la fibromialgia, falta de vitamina B12, anemia, Parkinson o problemas renales, aunque también puede aparecer sin una causa aparente.
En función de cada caso el tratamiento varía mucho, habiendo casos en los que las mejoras aparecen tan solo con un cambio de hábitos, aunque en otros casos también es necesario recurrir a los fármacos. En algunos casos la farmacología será empleada para tratar la causa que dispara el síndrome, como en el caso de la anemia y el hierro; pero en otros casos se usarán fármacos directamente dirigidos a tratar el síndrome. En estos últimos, el tratamiento se hace con mucho cuidado, ya que implica el uso de opioides o compuestos que alteran los niveles de dopamina. Aunque pueda resultar exagerado el uso de fármacos tan potentes, debemos tener en cuenta que entre el 10 y el 15% de los casos de SPI generan un daño considerable en la calidad de vida de los pacientes; daño que suele surgir de la dificultad de conciliar el sueño reparador que todos necesitamos. ¿Y por qué no se toman una infusión o un vaso de leche contra el insomnio? podrías preguntarte, pero en realidad esta afirmación tiene más de mito que de realidad.
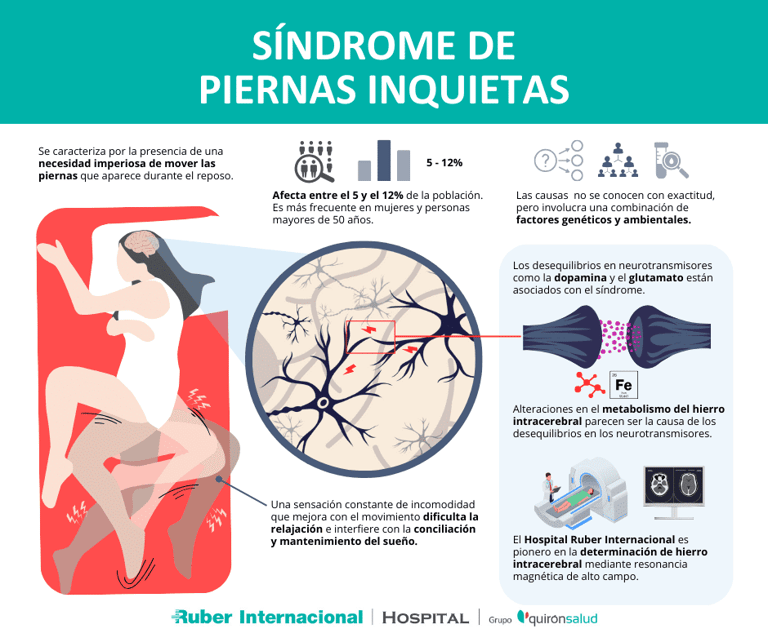
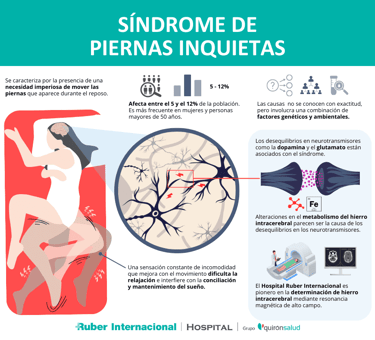
Causas y Tratamientos del Síndrome de piernas inquietas (SPI) (Fuente: Quironsalud)
Por mucho que te lo haya repetido tu abuela, los estudios sobre si tomar una infusión (la más popular suele ser de valeriana) puede ayudarte a dormir mejor son muy flojos y con resultados discutibles, así que, de entrada, lo más probable es que una valeriana per se no te ayude a conciliar el sueño. Sin embargo, el ritual de preparar la infusión y tomarla tranquilamente en el sofá, puede que ayude a relajarte y, por lo tanto, facilitar que disfrutes de un buen sueño. Lo mismo ocurre con el vaso de leche caliente. Las revisiones sistemáticas sobre este tema no tienen nada claro sus posibles efectos beneficiosos, en especial, debido a la heterogeneidad de las técnicas y metodologías empleadas en estos experimentos. Aunque se hayan registrado algunos efectos positivos en algunos parámetros del sueño cuando se toma un vaso de leche caliente antes de dormir, hoy por hoy no hay información suficiente como para garantizar sus beneficios. La leche es una fuente natural de melatonina, hormona cuyo aumento te induce sueño, y algunos productos lácteos han sido artificialmente modificados para que tengan más triptófano, aminoácido imprescindible en la producción de melatonina. Sin embargo, el triptófano está presente en muchos alimentos, y una dieta equilibrada no debería necesitar un suplemento de este aminoácido con el que producir melatonina. Por lo tanto, no necesitamos bebidas suplementadas para tener unos niveles adecuados de melatonina, por no hablar de que la concentración de melatonina en la leche es bajísima. Con medio litro de leche, estaríamos tomando entre el 0.002355% y el 0.020999% de la cantidad diaria de melatonina que genera un adulto de forma natural. Como ya hemos visto, en el caso de padecer insomnio, es probable que decidas tomar algo más potente que una simple infusión o un vaso de leche, y también es probable que decidas empezar a tomar directamente melatonina. Concretamente, pastillas con una gran concentración de esta hormona que se pueden conseguir en muchos países sin necesidad de receta médica. Además, se ha demostrado que la cantidad de melatonina que produce nuestro cuerpo disminuye con la edad, por lo que estas pastillas no parecen una idea muy descabellada. Estas variaciones en la producción de melatonina, junto con otros factores asociados a la edad, explican que la mitad de los mayores de 60 años padezcan algunos de los signos del insomnio. Por ello, en muchos países se combate el insomnio a corto plazo en mayores de 55 años con pastillas de melatonina, y aunque los resultados sean variables, en general muestran unos modestos efectos positivos. Pero, ¿estaremos sobreutilizando una hormona tan importante como la melatonina? Fabricada tanto en el cerebro (glándula pineal), como en el timo, el tracto gastrointestinal, células del sistema inmunitario… la melatonina, más allá de regular nuestro ritmo circadiano, puede que tenga otras muchas funciones en otro tipo de tejidos. Y si a esto le añadimos que la cantidad de melanina que producimos diariamente (menos de 100 microgramos) es muy inferior a la que nos podemos meter de golpe con con cualquier suplemento comercial (un producto normal puede tener hasta 19 mg), la preocupación de si está banalizando el uso de la melatonina es algo necesario. Sin embargo, todos los productos de consumo deben pasar una serie de controles previos, y la melatonina no es ninguna excepción. De hecho, los investigadores consideran que la melatonina debería tratarse como un medicamento y no como un complemento alimenticio, lo que hace que estos controles sean mucho más estrictos. No obstante, el consumo de melatonina en la población adulta se está disparando y, entre 1999 y 2018. se ha más que triplicado. Este es el motivo por el que los científicos del sueño creen que es necesario realizar más experimentos y pruebas de seguridad con la melatonina, en especial en aquellos sectores de la población de los que no hay tanta información. Por lo tanto, en caso de que padezcas de insomnio, lo más recomendable es que acudas a tu médico, y aunque finalmente te acabe recetando melatonina, al menos la estarás tomando bajo supervisión médica.
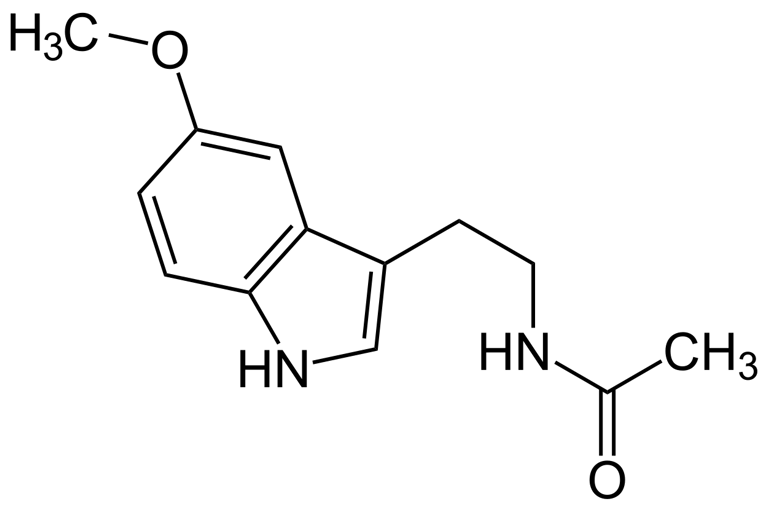
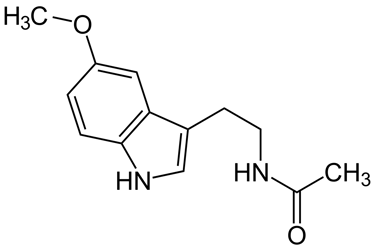
Estructura molecular de la melatonina (Fuente: Wikipedia)
En caso de que acudas al médico para tratar tu posible insomnio, existe la posibilidad de que te recete fármacos que van desde la melatonina hasta benzodiacepinas, sedantes antidepresivos o medicamentos usados en cuadros de trastorno bipolar, esquizofrenia… Estas no son más que algunas de las muchas opciones posibles. Y aunque de todos estos fármacos se suele conocer al detalle su efecto molecular, los receptores a los que se unen, las rutas metabólicas en las que participan… El problema reside en que a día de hoy no conocemos por completo la fisiopatología del sueño. Es decir, aunque sepamos cómo actúan estos fármacos, no tenemos claro su funcionamiento en el contexto del insomnio. Sin embargo, esto no quiere decir que haya que estigmatizar el uso de medicamentos contra el insomnio, ya que estos pueden ser de gran ayuda para la salud del paciente. Pero es importante no banalizar su consumo y limitarlo a lo estrictamente necesario. En este contexto se están explorando otras alternativas farmacológicas como el cannabis o, más concretamente, uno de sus compuestos, el cannabidiol (CBD). Aunque estos productos tengan una gran campaña de marketing contra el insomnio, los datos actuales no son del todo claros. Existen pocas evidencias de que el CBD genere de forma significativa o relevante mejoras en los desórdenes del sueño, los datos disponibles son pobres, y esto hace que de momento no sea posible considerar al CBD como una buena opción para el tratamiento del insomnio. Sin embargo, sí que quizás en grupos muy concretos de la población, como personas afectadas por la ansiedad o el dolor crónico, es posible que el cannabis o derivados puedan ayudar a conciliar el sueño, aunque faltan más estudios para asegurarlo. El CBD y la melatonina no son más que algunos de los ejemplos de los tratamientos farmacológicos empleados para combatir el insomnio, pero debido a nuestro desconocimiento en varios aspectos relacionados con este tema, la clave reside en ir probando diversos medicamentos y ver cómo funcionan en cada caso particular. De todas formas, resulta curioso que la farmacología muestre ciertas limitaciones cuando la principal terapia para tratar el insomnio no es farmacológica.
Aunque la farmacología no está recomendada como primera opción para tratar el insomnio, son muchos los médicos que prescriben medicación para tratar esta dolencia. En todo el mundo el tratamiento de primera opción para el insomnio es la terapia cognitiva conductual para el insomnio (CBT-I por sus siglas en inglés). La CBT-I es una terapia psicológica que comprende desde ayudar a la persona a cambiar su forma de pensar, hasta gestionar mejor los estímulos al ir a dormir, cambiar hábitos, el entorno… En resumen, no son más que una serie de técnicas psicológicas para ayudar al paciente a combatir el insomnio, y funcionan. De hecho, su eficacia es tal, que la CBT-I se emplea como referencia para comparar frente a ella otros tratamientos no farmacológicos contra el insomnio. Pero, ¿si la CBT-I es tan buena, por qué no se usa más? Lo cierto es que no hay ningún motivo para ello, aunque puestos a mencionar una de sus fallas, la CBT-I no da resultados inmediatos. Pero la principal causa de su desuso reside en la falta de inversión en psicoterapia en los sectores de asistencia sanitaria. Hacen falta más profesionales cualificados en estas áreas, pero, en especial, hace falta una mayor y mejor infraestructura para que los pacientes puedan acudir con regularidad a sesiones de psicoterapia si lo necesitan. En general, hay una falta exagerada de asistencia psicológica en los sistemas de salud pública que se trata de cubrir a base de empastillar más de la cuenta a la población, y la realidad es que esto no funciona. La situación es ridícula, ya que como no se ha invertido antes en asistencia psicológica, hacerlo ahora supone en el corto plazo un gasto considerable, y ninguna Administración quiere asumir este coste durante su mandato. Sin embargo, a largo plazo resultaría mucho más rentable que los tratamientos actuales, más rentable, más sano y más humano. Las dos herramientas principales para combatir el insomnio son los fármacos y la CBT-I (o terapias derivadas de esta), y en la actualidad estamos probablemente sobreutilizando la primera e infrautilizado la segunda, es necesario que hagamos una revisión crítica sobre nuestra forma de actuar frente al insomnio, y es necesario que lo hagamos lo antes posible.
Artículo basado en:






